5 minutes de lecture
STEP1 : étape de mesures non médicamenteuses pour la réduction du risque
Publié le jeudi 2 mai 2024
Pr François Schiele
Cardiologie et maladies vasculaires
Hôpital Jean-Minjoz, CHU Besançon
Le deux principales innovations des recommandations de la Société Européenne de Cardiologie (ESC) pour la prévention cardiovasculaire de 2021 (1) ont été l’utilisation d’un nouveau calculateur de risque (SCORE 2) et un changement de stratégie de prise en charge en deux étapes : STEP1 et STEP2. Ainsi, pour un « individu apparemment en bonne santé », il n’est plus question de prendre en charge la prévention primaire en une seule consultation car il s’agit d’une approche progressive qui fait participer le patient à sa prévention. In fine, on va peut-être proposer un traitement médicamenteux, mais uniquement si les mesures de mode de vie, hygiéno-diététiques (HD), ne sont pas suffisamment efficaces pour réduire le risque, la pression artérielle et le LDL-c et ne permettent pas d’atteindre des objectifs thérapeutiques. STEP1 est une étape de réduction du risque principalement non médicamenteuse au terme de laquelle, en fonction des résultats obtenus, on pourra discuter de la nécessité de mise en route d’un traitement médicamenteux.
Les mesures diététiques abaissent le risque plus qu’elles n’abaissent le LDL-c.
Dans la perception générale, les conseils diététiques sont l’étape initiale, incontournable et souvent suffisante pour l’abaissement du LDL-c et dans beaucoup de patients s’entendent dire que si leur niveau de LDL-c reste au-dessus de l’objectif correspondant à leur risque, ils doivent modifier leur alimentation.
En réalité, l’intérêt des mesures diététiques n’est pas de réduire le LDL-c, mais le risque. En colligeant les résultats de 52 études randomisées incluant plus de 18 000 patients, la méta analyse Cochrane(2) a conclu que les conseils diététiques favorisent « modestement » les changements en niveau de cholestérol total ou LDL-c.
Pour être plus précis, les conseils diététiques ne produisent qu’une réduction du LDL-c de 0,16 [-0.24 ; -0.08] mmol/L soit 6.8 [9.1 ; 3 .4] mg/dL. Et ce, sans aucun changement du niveau de HDL-c ni des triglycérides. Il ne faudra donc pas compter sur la diététique pour baisser de façon substantielle le LDL-c.
En revanche, il a été démontré que la diététique permet de réduire le risque cardiovasculaire par d’autres voies comme la réduction des apports salés, le contrôle de la tension artérielle, du surpoids, l’apport d’acides gras de type Omega3 d’origine animale (poissons), d’acides gras monoinsaturés par l’huile d’olive et les graines, les fibres par les fruits et légumes(3).
Pour ceux qui ne sont pas convaincus, on ajoute au bénéfice individuel un intérêt écologique : le Régime Méditerranéen, essentiellement à base de plantes avec peu de produits animaux (en particulier peu de viande), est produit avec moins d’énergie et génère moins de Gaz à effet de serre. Bref, on sauve la planète.
Réduire le risque permet d’éviter un traitement ?
Les mesures non médicamenteuses comprennent, outre l’alimentation, des mesures de « mode de vie » qui contribuent à l’abaissement du risque cardiovasculaire. Si toutes les mesures HD comme, entre autre, la réduction du surpoids, l’activité physique ou la diététique permettent de réduire le risque cardiovasculaire, elles n’ont pas toutes le même impact.
Un simple regard sur les chartes de risque SCORE2 permet de comparer l’amplitude de la réduction du risque qui résulte d’une baisse de pression artérielle, du non-HDL ou de l’arrêt du tabac. Cette dernière mesure permet une réduction de risque très importante et cela, jusqu’à un âge de 80 ans.
La réduction du risque possible par l’ensemble des mesures HD est parfois suffisante pour permettre un changement de catégorie de risque. Ce changement de catégorie fait rediscuter les objectifs et permet parfois d’« échapper » à la prise d’un traitement médicamenteux.
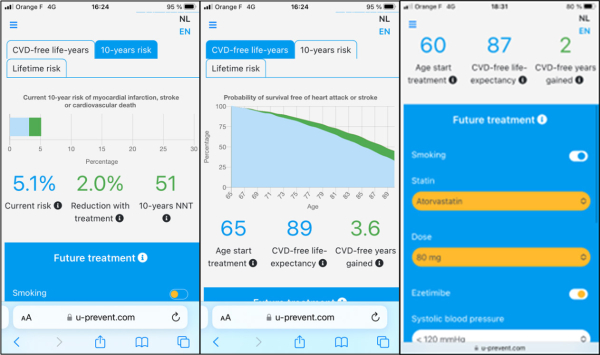
Dans la discussion avec le patient, les calculateurs de risque sont intéressants car ils permettent de visualiser l’effet des mesures HD ou des traitements. Par exemple, le calculateur « Lifetime risk » (application « ESC CVD Risk ») exprime la réduction du risque attendue par un arrêt du tabagisme ou une baisse tensionnelle ou du LDL-c, en « années de vie gagnées » sans événement cardiovasculaire (Figure 1).
Figure 1 : stratégie STEP1 expliquée à une patiente de 65 ans, fumeuse, PAS 140 mmHg, Cholestérol total 220mg/dL, LDL-c 135 mg/dL, HDL-c 40 mg/dL. Les mesures hygiéno-diététiques (arrêt du tabac) sont proposées en premier lieu dans le but de réduire le niveau de risque et éviter d’avoir recours à un traitement médicamenteux de prévention.
À gauche : le risque à 10 ans est estimé à 5,1 % ; la patiente est en catégorie de « risque élevé ». L’interruption du tabagisme réduit le risque de 2 % ; le risque passe à 3,1 %, la patiente est alors en catégorie de risque faible-modéré (en absence d’éventuels modificateurs de risque).
Au centre : la même situation exprimée par le calculateur « Lifetime risk » montre l’espérance de vie sans événement. L’espérance de vie est de 85 ans si la patiente reste fumeuse, et passe à 89 ans avec l’arrêt du tabac. L’arrêt du tabac procure donc un gain de 4 années de vie sans événement.
À droite : sans l’arrêt du tabac, en abaissant le niveau tensionnel à 120 mmHg et le LDL-c de 60% (donc un traitement médicamenteux hypotenseur et hypolipémiant), on arriverait à ne gagner que 2 années de vie sans événement).
Peut-on agir aussi sur les modificateurs du risque ?
Les modificateurs du risque sont le complément indispensable à l’estimation SCORE2 qui permet de personnaliser l’estimation. C’est l’ensemble des situations cliniques qui joue sur le risque comme, entre autres, les troubles psychiatriques, maladies inflammatoires chroniques, obésité, hérédité et considèrent aussi l’existence d’une athérosclérose infraclinique (comme le score calcique).
Dans la plupart des cas, ces modulateurs de risque majorent l’estimation donnée par SCORE2 ce qui aboutit à reclasser le patient dans une catégorie de risque plus élevée. Agir directement sur ces modulateurs permettrait théoriquement de diminuer le risque et donc d’avoir des cibles thérapeutiques plus facilement atteignables.
Si la plupart des modulateurs ne sont pas, ou difficilement, modifiables, certaines situations peuvent être traitées de façon efficace, comme les maladies inflammatoires ou psychiatriques, mais la réversibilité du sur-risque n’est pas démontrée.
En pratique, même sans démonstration formelle, il semble logique de tenter d’intervenir sur les modificateurs de risque modulables.
STEP1 se termine après quelques semaines
Elle se termine par une évaluation des effets des moyens non médicamenteux. Une nouvelle estimation de la catégorie de risque sert de base à une discussion sur le niveau de prévention que le patient souhaite. Si les mesures HD ne sont pas suffisantes, un abaissement du risque « médicamenteux » est possible en abaissant la pression artérielle et le niveau du LDL-c.
Si les patients de plus de 70 ans et chez ceux qui le souhaitent, on peut en rester là et se contenter d’objectifs thérapeutiques modestes comme une pression artérielle de moins de 130mmHg et un LDL-c < 100mg/dL.
Inversement, pour les patients plus jeunes, on considérera STEP2, c’est-à-dire des mesures de prévention plus efficaces avec des objectifs de LDL-c plus ambitieux ; une sorte de prévention « prémium ».
Références :
1. Visseren FLJ, Mach F, Smulders YM, Carballo D, Koskinas KC, Back M, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice: Developed by the Task Force for cardiovascular disease prevention in clinical practice with representatives of the European Society of Cardiology and 12 medical societies With the special contribution of the European Association of Preventive Cardiology (EAPC). Rev Esp Cardiol (Engl Ed). 2022;75(5):429.
2. Rees K, Dyakova M, Ward K, Thorogood M, Brunner E. Dietary advice for reducing cardiovascular risk. Cochrane Database Syst Rev. 2013(3):CD002128.
3. Finicelli M, Di Salle A, Galderisi U, Peluso G. The Mediterranean Diet: An Update of the Clinical Trials. Nutrients. 2022;14(14).
Retrouvez l'intégralité du dossier spécial « Quelle prise en charge lipidique en prévention primaire ? »
Ce contenu vous est proposé avec le soutien institutionnel d'Organon
Dans la même thématique
Articles les plus lus

Quels objectifs de LDL-cholestérol en prévention primaire ?
Publié le 2 mai 2024
Prise en charge lipidique en prévention primaire : s’il faut un traitement, comment faire ?
Publié le lundi 29 avril 2024
Archives des Maladies du Cœur et des Vaisseaux - Pratique (AMCVP)
Publié le vendredi 20 septembre 2024
Consensus d’experts français sur la DR endovasculaire comme thérapeutique additionnelle dans l’HTA de l’adulte en 2024
Publié le mardi 24 septembre 2024