5 minutes de lecture
Étude TRISCEND II : La valve Evoque, une nouvelle approche pour l’insuffisance tricuspide sévère
Publié le mardi 12 novembre 2024
En direct du congrès du TCT 2024 - Washington
D’après les présentations des Drs Susheel KODALI et Suzanne ARNOLD. Les analyses principales étaient publiées simultanément dans le New England Journal of Medicine(1) ,et l’évaluation spécifique de la qualité de vie dans le JACC(2).
Messages clés
- L’essai TRISCEND II a évalué l’impact de la valve tricuspide Evoque implantée par voie percutanée chez des patients à haut risque chirurgical présentant une insuffisance tricuspide sévère ou plus.
- À 1 an, l’implantation de la valve Evoque a réduit de manière significative la sévérité de l’insuffisance tricuspide, amélioré la qualité de vie et le statut fonctionnel des patients.
- L’essai confirme les bénéfices de la valve Evoque sur la qualité de vie et les capacités physiques, tout en mettant en évidence des défis en termes de troubles de conduction et d’hémorragies post-procédures.
Introduction
L’essai TRISCEND II a comparé chez des patients symptomatiques porteurs d’insuffisances tricuspides sévères et plus, les bénéfices de l’implantation d’une valve Evoque (Edwards Lifesciences, Irvine, CA) en sus d’un traitement médical, versus le traitement médical seul. Il s’agit de la première étude de la sorte avec un dispositif de remplacement tricuspide en position orthotopique implanté par voie percutanée. Elle fait suite à 2 approches similaires s’étant intéressées au système de réparation bord-à-bord de la valve tricuspide (TRILUMINATE et Tri.FR).
Design de l’étude et résultats
Un total de 400 patients a été inclus et randomisé en 2:1, 267 dans le bras interventionnel et 133 dans le bras médical, et ce, au travers de 45 centres en Allemagne et États-Unis. À l’inclusion, l’âge médian de la population était de 79 ans, 76% étaient des femmes, et la prévalence de comorbidités élevée, le tout rendant le risque opératoire rédhibitoire pour une approche chirurgicale conventionnelle. Le statut symptomatique NYHA classe III ou IV concernait 71.7% des sujets, avec un score KCCQ-OS moyen de qualité de vie entre 50.6 et 52.8 points (sur une échelle entre 0 et 100, les valeurs les plus élevées reflétant une meilleure qualité de vie). À l’inclusion, les fuites tricuspides étaient massives ou torrentielles dans 56.2% des cas, 38.8% des patients étaient porteurs de pacemakers ou défibrillateurs et 94.9% présentaient en fibrillation atriale avec un total de 86.8% de la cohorte sous anticoagulant.
L’implantation de la valve Evoque était effectuée sous anesthésie générale, par voie transfémorale, en une durée médiane de 98 minutes (temps de procédure). Vingt patients (20/259, 7.7%) ont présenté une complication majeure périprocédurale (<24h), dont 4 complications de l’accès vasculaire, 4 hématomes rétropéritonéaux, et 3 perforations cardiaques. Finalement, 3 patients (1.2%) ont nécessité une conversion chirurgicale au cours de l’intervention. Au total, l’incidence de saignement majeur et mortalité à 30 jours était de 10.4% et 3.5% respectivement dans le bras interventionnel, contre 1.5% et 0% respectivement dans le bras contrôle. Parmi les sujets naïfs de stimulateur cardiaque à l’inclusion, 27.8% (40/162) ont nécessité d’être appareillé dans le mois suivant l’intervention.
Les données d’efficacité de la procédure étaient excellentes et durables, avec une fuite tricuspide résiduelle absente ou minime dans 95.2% des cas à 1 an.
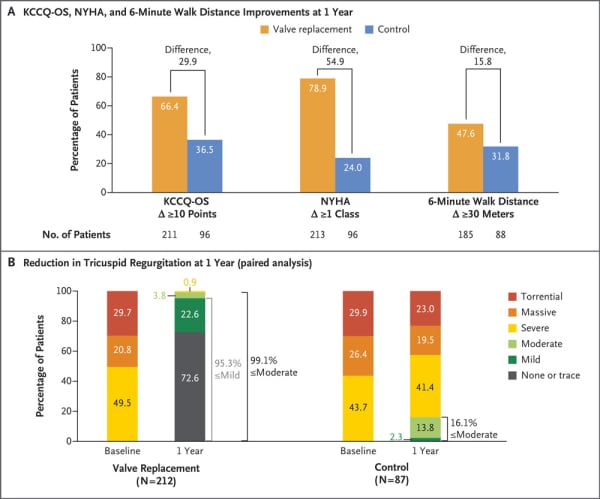
À 1 an, une nette amélioration du statut symptomatique NYHA, de la qualité de vie, et des performances physiques au test de marche de 6-minutes (6MWT) était observée (Figure 1).
Figure 1 : illustration de l’évolution des paramètres fonctionnels (panel A) et de la sévérité de l’insuffisance tricuspide (panel B) à 1 an entre le groupe remplacement et contrôle
In fine, l’évaluation du critère de jugement principal hiérarchique incluant la mortalité toute cause, les hospitalisations pour insuffisance cardiaque (HIC), l’amélioration du KCCQ-OS, du statut NYHA et finalement du 6MWT concluait à une supériorité de la stratégie de remplacement combinée au traitement médical en comparaison du traitement médical seul, win ratio 2.02 (95% CI, 1.56 to 2.62; P<0.001). La différence, bien que réelle sur le plan numérique, n’était pas significative entre les 2 groupes pour les événements cliniques associant mortalité et HIC à 1 an (28.4±2.8% versus 33.3±4.3%). Il est important de noter que ces taux d’événements étaient sensiblement supérieurs à ceux observés dans l’essai TRILUMINATE, traduisant bien le phénotype plus avancé dans l’histoire naturelle de la maladie de cette population candidate au remplacement percutané.
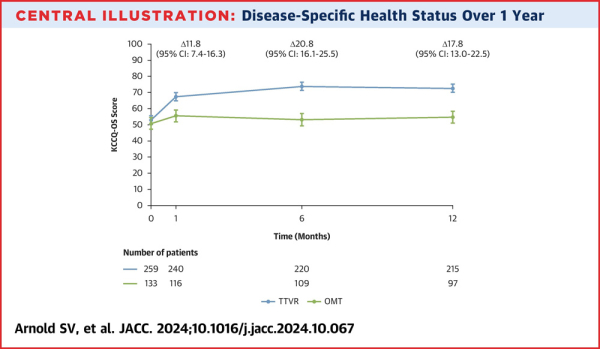
De façon intéressante l’amélioration de la qualité de vie était progressive après l’intervention, atteignant son pic à 6 mois (Figure 2).
Figure 2 : schéma représentant le score KCCQ-OS au cours du suivi dans les 2 bras de traitement. Le gain progressif et durable dans le bras interventionnel suggère un réel effet physiopathologique de l’intervention, plutôt que placebo, principal diagnostic différentiel en l’absence de procédure sham dans le bras contrôle.
De la sous-étude centrée sur la qualité de la vie ressort le constat d’un moindre bénéfice de la procédure chez les sujets avec les capacités physiques les plus réduites à l’inclusion (jugées au 6MWT), tout comme chez les patients porteurs de dysfonction ventriculaire droite avancée. D’autre part, les insuffisances tricuspides de plus haut grade (massive et torrentielle) semblaient prédire un gain en qualité de vie plus important dans le bras interventionnel comparativement aux régurgitations uniquement sévères (gain de 11 points au KCCQ-OS à 1 an pour ces derniers versus 23 dans la première catégorie sus-citée).
Conclusion
TRISCEND II vient donc confirmer certains enseignements apportés par les études préalables dans le domaine : la valve Evoque supprime toute fuite valvulaire significative dans 95% des cas, et cette stratégie impacte favorablement les capacités physiques comme la qualité de vie des patients à court-terme. Il est important de rappeler que cela s’applique à une population âgée et très symptomatique, n’étant éligible à aucune autre intervention (chirurgicale ou réparation bord à bord) et pour laquelle le traitement médicamenteux reste limité à ce jour.
La question du bénéfice pronostique reste entière et relèverait sans doute d’un suivi allant au-delà des 12 mois, et possiblement dans une population plus ciblée que celle tout-venant comme étudiée jusqu’alors. Les études ancillaires à venir permettront d’éclaircir les sous-groupes bénéficiant le plus de cette thérapeutique. La sécurité de l’intervention restera une préoccupation majeure dans cette population à haut risque hémorragique (6.2% d’hémorragies sévères à 1 an dans le bras contrôle), bien que du progrès est attendu avec l’expérience des opérateurs, la sélection des patients et le choix du traitement anti-thrombotique post-procédure.
Les sous-études futures seront clés dans la prédiction de troubles conductifs de haut grade post-implantation, ainsi que dans leur prise en charge, notamment la question de la modalité d’appareillage (pacemaker sans sonde versus sinus coronaire).
Références
1. Transcatheter Valve Replacement in Severe Tricuspid Regurgitation - Published October 30, 2024
2. Quality of Life After Transcatheter Tricuspid Valve Replacement: 1-Year Results From TRISCEND II Pivotal Trial - JACC. Oct 30, 2024
Dans la même thématique
Articles les plus lus

TAVI pour le rétrécissement aortique asymptomatique : pourquoi attendre les symptômes ?
Publié le 12 novembre 2024
La QFR ne rivalise pas avec la FFR pour guider les revascularisations
Publié le mardi 12 novembre 2024
L’IRM aide-t-elle à planifier le remplacement valvulaire précoce en cas de sténose aortique sévère ?
Publié le mardi 12 novembre 2024
Intérêt du TAVI chez un patient avec sténose aortique modérée et dysfonction ventriculaire ?
Publié le mardi 12 novembre 2024