4 minutes de lecture
Essai HOST-BR : quelle durée de bithérapie anti-agrégante plaquettaire après intervention coronaire percutanée selon le risque hémorragique ?
Publié le lundi 31 mars 2025
En direct du congrès de l'ACC 2025
D'après la présentation de Hyo-Soo Kim (Séoul, Corée du Sud) : « Dual Antiplatelet Therapy After PCI According To Bleeding Risk »
Messages clés
- Aucune étude n’a pour l’instant évalué la durée optimale de DAPT après PCI de manière stratifiée selon le risque hémorragique
- L’étude HOST-BR est une étude contrôlée, randomisée, multicentrique menée en Corée du Sud, qui avait pour objectif d’évaluer cette durée selon le risque hémorragique : 1 mois vs 3 mois en cas de haut risque hémorragique, et 3 mois vs 12 mois en cas de faible risque hémorragique
- Dans le stratum HBR (haut risque hémorragique), la DAPT courte (1 mois) n’a pas atteint la non-infériorité en comparaison avec la DAPT longue (3 mois) pour les événements cliniques nets (NACE) et les événements cardiovasculaires (MACCE), et aucune différence n’a été observée pour les événements hémorragiques
- Dans le stratum LBR (faible risque hémorragique), la DAPT courte (3 mois) était non-inférieure à la DAPT longue (12 mois) pour les NACE et les MACCE, et a réduit significativement les événements hémorragiques
- Une DAPT de 3 mois après PCI semble donc être une stratégie optimale par défaut pour équilibrer les risques hémorragiques et thrombotiques quel que soit le risque hémorragique, sous réserve des limites de cet essai (étude en ouvert, forte utilisation du Clopidogrel, généralisation difficile aux populations européennes)
Introduction
Les recommandations actuelles proposent une durée de bithérapie anti-agrégante plaquettaire (DAPT) chez les patients ayant bénéficié d’une intervention coronaire percutanée (PCI) de 1 à 3 mois en cas de haut risque hémorragique et de 3 à 12 mois en cas de faible risque hémorragique. Il semblerait que les stratégies de bithérapie les plus courtes soient meilleures que les plus longues dans ces deux situations, en particulier du fait d’une diminution des saignements, mais aucune étude n’a comparé ces stratégies en fonction du risque hémorragique.
L’étude HOST-BR avait pour objectif d’évaluer la durée de bithérapie optimale selon le risque hémorragique : 1 mois vs 3 mois en cas de haut risque hémorragique, et 3 mois vs 12 mois en cas de faible risque hémorragique.
Méthodologie et résultats
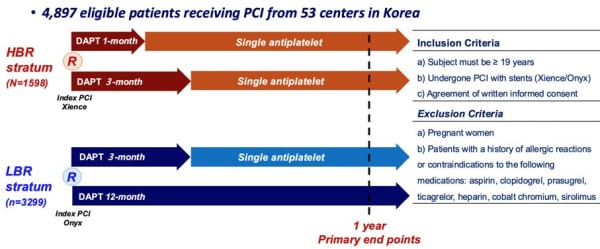
Il s’agit d’une étude contrôlée, randomisée, multicentrique ayant inclus des patients ayant bénéficié d’une PCI dans 53 centres en Corée du Sud.
Les patients étaient stratifiés à l’inclusion en fonction du risque hémorragique dans un stratum haut risque hémorragique (HBR) et dans un stratum faible risque hémorragique (LBR), puis randomisés dans un groupe DAPT courte (1 mois dans le stratum HBR et 3 mois dans le stratum LBR) ou dans un groupe DAPT longue (3 mois dans le stratum HBR et 12 mois dans le stratum LBR ) (Figure 1).
Trois critères de jugement principaux étaient analysés de manière hiérarchique à 12 mois :
- Les événements cliniques nets (NACE) correspondant aux décès toutes causes, infarctus du myocarde, thrombose de stent, AVC et saignements majeurs.
- Les événements cardiovasculaires (MACCE) correspondant aux décès cardiovasculaires, infarctus du myocarde, thrombose de stent, et AVC.
- Les saignements majeurs (BARC 2,3 et 5).
L’hypothèse de l’étude était que, dans chaque stratum, la DAPT courte est non-inférieure à la DAPT longue pour les deux premiers critères (NACE et MACCE), et supérieure pour le troisième critère (saignements majeurs).
Figure 1 : design de l’étude
Au total, 4 897 patients ont été randomisés : 1 598 dans le stratum HBR (798 dans le groupe DAPT 1 mois et 800 dans le groupe DAPT 3 mois) et 3 299 dans le stratum LBR (1649 dans le groupe DAPT 3 mois et 1650 dans le groupe DAPT 12 mois). Dans le stratum HBR, l’âge moyen était de 73 ans, 33% des patients étaient des femmes, et il y avait 41% de maladie coronaire stable et 59% de syndrome coronaire aigu. Dans le stratum LBR, l’âge moyen était de 63 ans, 21% des patients étaient des femmes, et il y avait 37% de maladie coronaire stable et 63% de syndrome coronaire aigu.
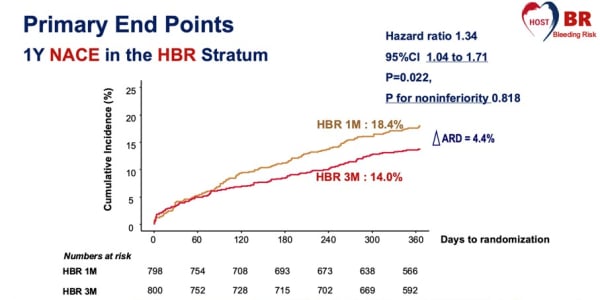
Dans le stratum HBR, la DAPT courte (1 mois) n’a pas atteint la non-infériorité en comparaison avec la DAPT longue (3 mois) pour les NACE (Figure 2) et les MACCE, et aucune différence n’a été observée pour les saignements majeurs.
Figure 2 : NACE dans le stratum HBR
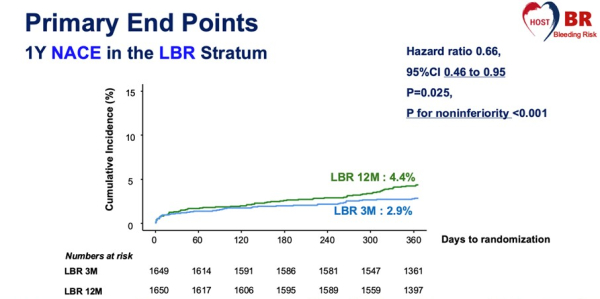
Dans le stratum LBR, la DAPT courte (3 mois) était non-inférieure à la DAPT longue (12 mois) pour les NACE (Figure 3) et les MACCE, et a réduit significativement les saignements majeurs.
Figure 3 : NACE dans le stratum LBR
Conclusion
D’après les résultats de l’étude HOST-BR, une DAPT de 3 mois après PCI semble être une stratégie optimale par défaut pour équilibrer les risques hémorragiques et thrombotiques.
Pour aller plus loin
Ces données s’ajoutent à celles de plusieurs études récentes en faveur d’un raccourcissement de la durée de la DAPT après PCI. Son originalité consiste en une analyse stratifiée selon le risque hémorragique. Quelques limites pouvant impacter l’interprétation de ces résultats sont tout de même à souligner. Tout d’abord, le caractère ouvert de cette étude doit être reconnu.
De plus, le choix de l’inhibiteur de P2Y12 était laissé à la discrétion de l’équipe médicale en charge du patient. Le Clopidogrel a été utilisé dans la majorité des cas (90% dans le stratum HBR et 76% dans le stratum LBR), ce qui ne correspond pas aux recommandations européennes (la majorité des patients inclus avaient bénéficié d’une PCI pour syndrome coronaire aigu).
Du fait de différences pharmacogénétiques entre les populations asiatiques et européennes qui entraînent des différences d’efficacité du Clopidogrel, la généralisation de ces résultats à nos patients doit être prudente et nécessitera de futures études dans des populations européennes.
Toute l'actualité de l'ACC 2025
La couverture de ce congrès vous est proposée avec le soutien institutionnel de :