3 minutes de lecture
Stratifier le risque d’insuffisance cardiaque après un infarctus du myocarde : une approche simplifiée
Publié le vendredi 23 mai 2025
En direct du congrès de l'HFA 2025
D’après “Predicting heart failure events in patients with persistent left ventricular dysfunction following acute myocardial infarction: Insights from the WICD-MI study”.
Messages clés
- Les événements d’insuffisance cardiaque (IC) sont fréquents chez les patients présentant une dysfonction ventriculaire gauche persistante après un infarctus du myocarde (IDM)
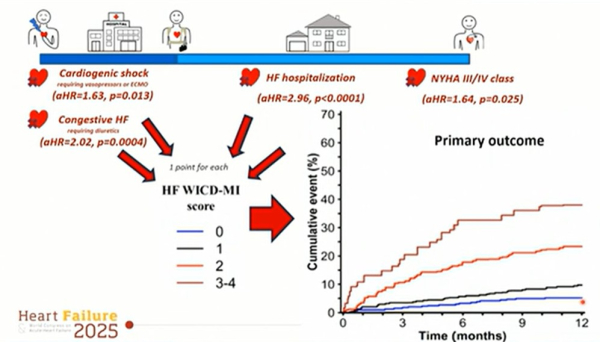
- En utilisant quatre critères simples — 1) un épisode d’IC aiguë, 2) un choc cardiogénique lors de l’hospitalisation pour IDM, 3) une hospitalisation pour IC au cours des 3 premiers mois, et 4) une classe NYHA 3-4 à 3 mois (au moment de l’implantation du DAI) — il est possible de prédire les événements d’IC à long terme et stratifier le risque du patient
- L’identification précoce des patients à haut risque pourrait permettre de les orienter vers une optimisation rapide du traitement (GDMT), avec un impact sur le pronostic à long terme
Introduction
Chez les patients présentant une FEVG ≤ 35 % après un IDM, l’implantation d’un DAI est recommandée en prévention des troubles du rythme. Toutefois, le risque d’événements liés à l’insuffisance cardiaque (IC) après implantation reste mal défini.
Cette étude visait à :
- Évaluer la fréquence des événements d’IC après DAI dans cette population.
- Développer un score simple basé sur des critères cliniques précoces pour prédire ce risque et optimiser la prise en charge.
Méthodologie et résultats
L’étude s’est basée sur des données issues de 41 centres français et du registre national du gilet défibrillateur (WCD). La population étudiée comprenait 1 015 patients inclus entre juin 2015 et décembre 2020.
Les critères d’inclusion étaient :
- IDM aigu
- Dysfonction VG à la sortie d’hospitalisation
- Dysfonction persistante à la réévaluation
Le critère principal de jugement était l’occurrence d’hospitalisation pour IC, l’implantation d’assistance ventriculaire gauche (LVAD), la transplantation cardiaque ou le décès. Le suivi a été réalisé à un an après l’implantation du DAI.
Environ 75 % des patients avaient présenté un STEMI. L’âge moyen était de 60 ans. À la sortie, 95 % des patients étaient traités par bêtabloquants, 92 % par inhibiteurs du SRAA, et 72 % recevaient des antagonistes des minéralocorticoïdes. Le WCD a été porté en moyenne pendant 85 jours. À la réévaluation, la FEVG moyenne était de 29 %.
Cinq facteurs de risque ont été analysés :
- Antécédents d’IC avant l’IDM index,
- Choc cardiogénique pendant l’hospitalisation initiale pour IDM
- Congestion aiguë nécessitant des diurétiques pendant l’hospitalisation initiale pour IDM
- Hospitalisations pour IC pendant la période WCD (soit dans les 3 mois suivant l’IDM index)
- Classe NYHA 3-4 lors de l’implantation du DAI (soit à 3 mois de l’IDM index)
Environ 13 % des patients ont présenté un événement dans l’année suivant l’implantation du DAI, 10 % ont présentés des événements lié à l’IC et 4 % un décès. Il est à noter que le risque d’IC était deux fois plus élevé que celui des arythmies ventriculaires (10 % d’IC contre 5 % d’arythmies).
Parmi les cinq facteurs analysés, seuls les antécédents d’IC avant l’IDM n’étaient pas significativement associés au risque d’événements. Les quatre autres facteurs étaient significativement associés à un risque accru (Hazard Ration compris entre 1,6 et 2,9).
Sur cette base, un score prédictif appelé « HF WICD MI » a été élaboré : chaque facteur compte pour un point, et le score total varie de 0 à 4. Un score de 4 correspondait à un risque de 40 %, tandis qu’un score de 1 était associé à un risque de 5 %. Ce score simple pourrait être utilisé au moment de l’implantation du DAI pour stratifier le risque d’événements liés à l’IC et guider vers une prise en charge multidisciplinaire. Le rythmologue pourrait ainsi référer les patients à haut risque vers des filières de prise charge de l’IC afin d’optimiser rapidement le traitement d’IC.
Conclusion
Comme dans le champ de la rythmologie (AF begets AF), l’insuffisance cardiaque engendre l’insuffisance cardiaque.
Les patients avec dysfonction ventriculaire gauche persistante après un IDM présentent un risque élevé d’événements d’insuffisance cardiaque (IC) ou de décès dans l’année suivant l’implantation d’un DAI.
Ce risque est particulièrement marqué chez ceux ayant présenté un choc cardiogénique, un épisode de congestion aiguë initialement ou dans les 3 mois, ou une dyspnée sévère persistante à 3 mois.
Un score clinique simple à quatre critères permet d’identifier ces patients à haut risque et d’orienter précocement leur prise en charge, en particulier via une optimisation rapide du traitement médical (GDMT), afin de réduire la morbi-mortalité.
Figure 1
Références
Predicting heart failure events in patients with persistent left ventricular dysfunction following acute myocardial infarction: Insights from the WICD-MI study. Présentation au congrès ESC Heart Failure 2025