5 minutes de lecture
Étude ABYSS : interrompre ou poursuivre les bétabloquants après un infarctus du myocarde non compliqué ?
Publié le samedi 31 août 2024
En direct du congrès de l'ESC 2024
Messages clés
- Chez les patients ayant présenté un infarctus du myocarde (IDM) non compliqué et en l’absence d’insuffisance cardiaque à FEVG altérée, la poursuite au long cours du traitement par bétabloquant reste débattue.
- L’essai ABYSS était un essai contrôlé randomisé de non-infériorité en ouvert ayant randomisé des patients en post-infarctus entre une stratégie d’interruption du traitement bétabloquant et une stratégie de poursuite.
- Dans cet essai, la non-infériorité de la stratégie d’interruption n’a pas été démontrée en comparaison avec la stratégie de poursuite sur le critère de jugement principal (décès, infarctus du myocarde, AVC ou hospitalisation de cause cardiovasculaire) sans différence sur la qualité de vie.
- Les résultats de cet essai ne suggèrent pas le bénéfice de l’arrêt du traitement bétabloquant en post-infarctus.
Introduction
Malgré des progrès thérapeutiques majeurs au fil des ans, les maladies cardiovasculaires demeurent la 1e cause de morbidité et de mortalité dans les pays développés. Il a été estimé que 2 millions de personnes présentent chaque année un IDM aux Etats Unis et en Europe (1).
Historiquement, les bétabloquants sont un des piliers du traitement médical post-IDM à instaurer durant l’hospitalisation initiale pour une durée initiale d’un an, étendue au-delà sans donnée scientifique robuste.
À l’ère moderne de revascularisation myocardique et des traitements de prévention secondaire, la prescription de bétabloquants à long terme n’a pas été étudiée, et a été dégradée dans les recommandations récentes (de classe I jusqu’en 2017 à IIaB en 2023, (2)) ; avec le risque d’effets indésirables et d’altération de la qualité de vie associée (3–6).
L’essai récent REDUCE-AMI (7) a testé l’hypothèse d’une supériorité des bétabloquants sur les MACE à 3 ans, en phase aiguë d’IDM non compliqué (FEVG ≥ 50%, coronarographie et revascularisation rapide). Celui-ci a été négatif, argumentant la discussion de la prescription systématique des bétabloquants.
L’objectif de cette étude était d’évaluer la non-infériorité sur les événements cardiovasculaires d’une stratégie d’arrêt des bétabloquants chez des patients stabilisés post-IDM non compliqués (à fraction d’éjection ventriculaire gauche (FEVG) préservée, sans insuffisance cardiaque).
Méthodologie et résultats
ABYSS est un essai contrôlé randomisé, multicentrique, en ouvert, de non infériorité (marge de non infériorité de 3%, pour un taux d’événement prédit de 12%), qui a inclus des patients stables à 1 an post-IDM non compliqué (FEVG ≥ 40%, pas d’événement cardiovasculaire dans les 6 mois), randomisés en 1:1 pour interrompre (groupe expérimental) ou poursuivre le traitement par bétabloquants (groupe contrôle).
Les patients bénéficiant de béta-bloquants pour une autre indication (arythmie, migraine, insuffisance cardiaque chronique) étaient exclus.
Le critère de jugement principal était le composite des décès toutes causes, infarctus du myocarde non fatal, accident vasculaire cérébral non fatal et/ou hospitalisation de cause cardiovasculaire.
Le principal critère de jugement secondaire était le changement de qualité de vie, évalué par le questionnaire Européen EQ-5D ; les autres étant les éléments du critère de jugement principal pris individuellement, la tension artérielle et la fréquence cardiaque.
Au total, 3 698 patients ont été inclus dans 49 centres français : 1846 dans le groupe expérimental et 1852 dans le groupe témoin. Il s’agissait principalement d’hommes (83%), âgés en moyenne de 64 ans, 43% étaient hypertendus, 20% diabétiques et la FEVG médiane était de 60%. 63% avaient présenté un STEMI, avec un temps médian depuis l’IDM précédent de 2,9 ans et un suivi médian de 3 ans.
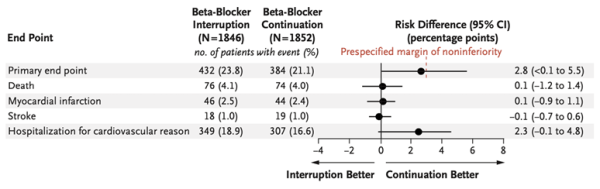
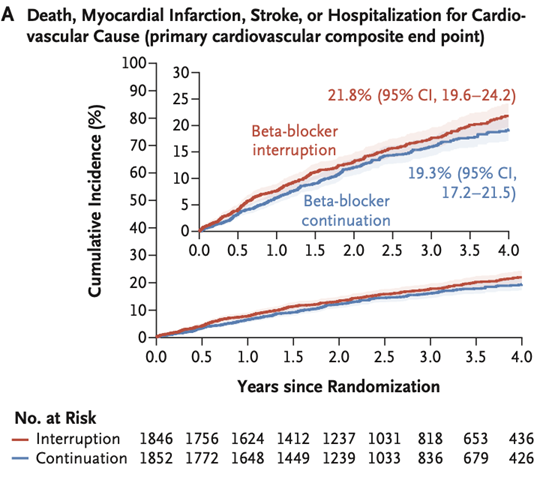
L’analyse du critère de jugement principal est négative, avec 432 (23,8%) évènements dans le groupe expérimental et 384 (21,1%) dans le groupe témoin (différence de risque de 2.8%, IC 95% : <0.1 to 5.5 ; HR 1,16, IC 95% : 1,01-1,33, p=0,44 pour la non-infériorité) (Figures 1 et 2).
Figure 1 : forest plot de répartition du critère de jugement principal composite
Figure 2 : courbes de Kaplan-Meier du critère de jugement principal
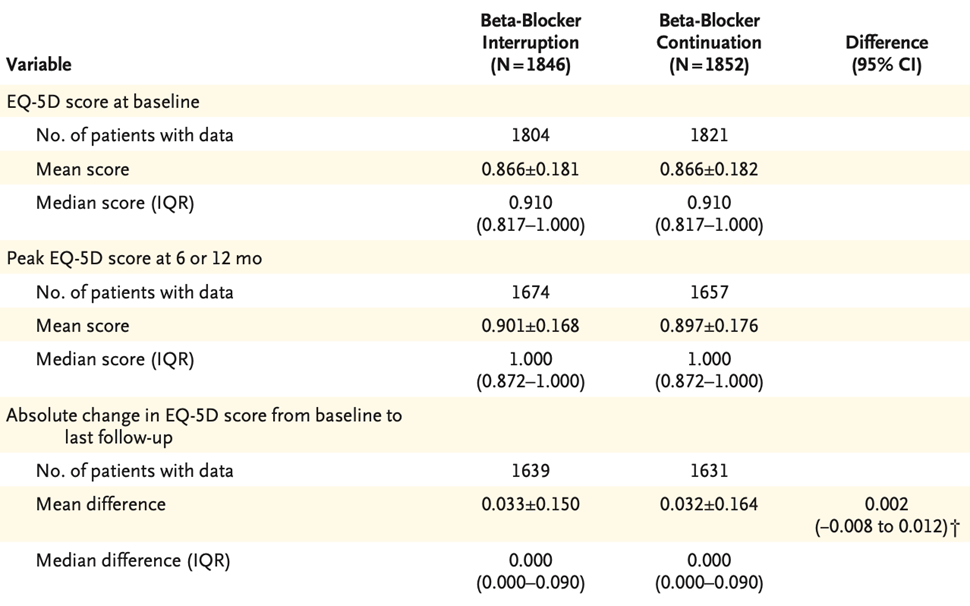
L’analyse des critères de jugement secondaires ne retrouve pas de différence significative sur les éléments du critère de jugement principal pris séparément, avec toutefois un taux d’hospitalisation pour cause cardiovasculaire plus élevé qu’attendu (18,9% dans le groupe expérimental et 16,6% dans le groupe témoin). Il n’y a pas de différence significative sur le questionnaire de qualité de vie (différence moyenne = 0,002 ; IC 95% -0,008-0,012 ; Tableau 1).
Tableau 1 : score de qualité de vie, basé sur le questionnaire Européen EQ-5D
L’interruption des bétabloquants a été associée à une majoration significative de la tension artérielle (systolique et diastolique) et de la fréquence cardiaque à 6 mois (p< 0,001) et au cours du suivi.
Les principales limites de cette étude sont son design en ouvert et des critères potentiellement subjectifs (l’admission en hospitalisation aurait pu être biaisé par le groupe du patient).
Conclusion
Dans l’essai ABYSS chez les patients ayant présenté un IDM non compliqué (FEVG ≥ 40%, pas d’insuffisance cardiaque), l’interruption des bétabloquants à 1 an n’a pas été non inférieure à leur poursuite sur les évènements cardiovasculaires.
Aucune différence de qualité de vie n’a été observée entre les deux groupes
Devant ces résultats avec une tendance à la majoration des hospitalisations de cause cardiovasculaire, une élévation de la tension artérielle et la fréquence cardiaque, il semble raisonnable de ne pas recommander actuellement l’arrêt des bétabloquants dans cette population.
Pour aller plus loin
L’absence de non-infériorité sur le critère de jugement principal composite a été principalement lié par son composant subjectif (plus de réhospitalisations dans le groupe interruption que dans le groupe poursuite) alors qu’il n’y a pas eu de différence sur ses composants durs (décès, infarctus, AVC).
Dans l’essai REDUCE-AMI, l’introduction de bétabloquant après infarctus avec FE préservée n’a pas été associée à une réduction du risque de décès et d’infarctus. Dans l’essai ABYSS, l’arrêt du traitement n’a « pas été non-inférieur » à leur poursuite. Les résultats de ces deux études peuvent sembler contradictoires. Ils sont néanmoins convergents sur le fait que l’introduction ou l’arrêt d’un bétabloquant dans ces conditions ne change pas le risque de décès ou d’infarctus. Des analyses complémentaires sont nécessaires pour mieux comprendre pourquoi l’arrêt des béta-bloquants augmente le risque d’hospitalisation (alors que ni les décès, ni les infarctus ni les AVC ne sont augmentés) et n’améliore pas la qualité de vie.
Références
1. Martin SS, Aday AW, Almarzooq ZI, Anderson CAM, Arora P, Avery CL, et al. 2024 Heart Disease and Stroke Statistics: A Report of US and Global Data From the American Heart Association. Circulation. 2024 Feb 20;149(8):e347–913.
2. Byrne RA, Rossello X, Coughlan JJ, Barbato E, Berry C, Chieffo A, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720–826.
3. Holt A, Blanche P, Zareini B, Rajan D, El-Sheikh M, Schjerning AM, et al. Effect of long-term beta-blocker treatment following myocardial infarction among stable, optimally treated patients without heart failure in the reperfusion era: a Danish, nationwide cohort study. Eur Heart J. 2021 Mar 1;42(9):907–14.
4. Kim J, Kang D, Park H, Kang M, Park TK, Lee JM, et al. Long-term β-blocker therapy and clinical outcomes after acute myocardial infarction in patients without heart failure: nationwide cohort study. Eur Heart J. 2020 Oct 1;41(37):3521–9.
5. Park CS, Yang HM, Ki YJ, Kang J, Han JK, Park KW, et al. Left Ventricular Ejection Fraction 1 Year After Acute Myocardial Infarction Identifies the Benefits of the Long-Term Use of β-Blockers: Analysis of Data From the KAMIR-NIH Registry. Circ Cardiovasc Interv. 2021 Apr;14(4):e010159.
6. Puymirat E, Riant E, Aissaoui N, Soria A, Ducrocq G, Coste P, et al. β blockers and mortality after myocardial infarction in patients without heart failure: multicentre prospective cohort study. BMJ. 2016 Sep 20;354:i4801.
7. Yndigegn T, Lindahl B, Mars K, Alfredsson J, Benatar J, Brandin L, et al. Beta-Blockers after Myocardial Infarction and Preserved Ejection Fraction. N Engl J Med. 2024 Apr 18;390(15):1372–81.
Dans la même thématique
Articles les plus lus

L’essai SENIOR-RITA : quelle prise en charge du NSTEMI chez le patient âgé ?
Publié le 3 septembre 2024
Recommandations ESC 2024 sur les syndromes coronariens chroniques : les messages à retenir
Publié le jeudi 5 septembre 2024
L’actualité de l’ESC 2024 vue par le président du Groupe Athérome coronaire et Cardiologie Interventionnelle
Publié le mardi 3 septembre 2024
L’actualité de l’ESC 2024 vue par le président du Collège des Cardiologues en Formation
Publié le mardi 3 septembre 2024
Les résultats de l’étude ABYSS résumés par Johanne Silvain à l’ESC 2024
Publié le samedi 31 août 2024